Ортезирование у пациентов со СМА
Что из себя представляют туторы, корсеты и ортопедические аппараты и когда они необходимы
Какие ортезы назначаются при СМА
Чтобы предотвратить появление сколиоза, контрактур и их развития, пациентам со СМА показано использовать ортезы. Какие ортезы бывают и что о них нужно знать — рассказываем в этой карточке.

Как происходит глотание в норме и что такое дисфагия
Ортезы — это туторы, бандажи, аппараты, корсеты — то есть все изделия, которые надевают на пациента, чтобы что-то зафиксировать, задать определенное движение [1].
Какие ортезы чаще нужны при СМА

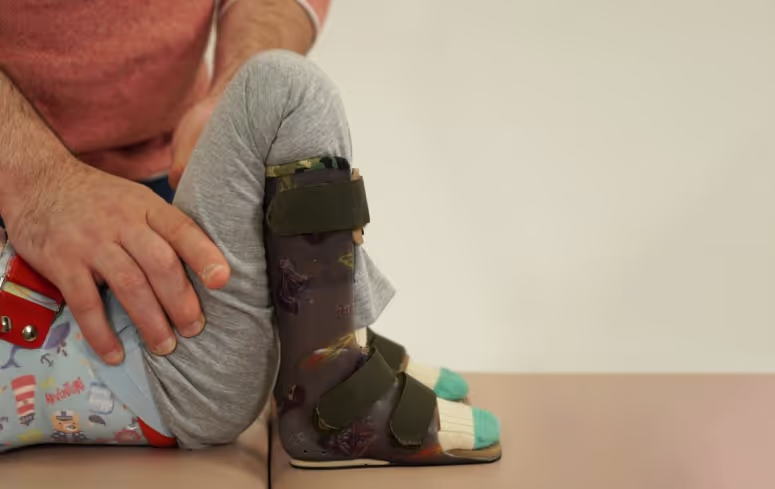
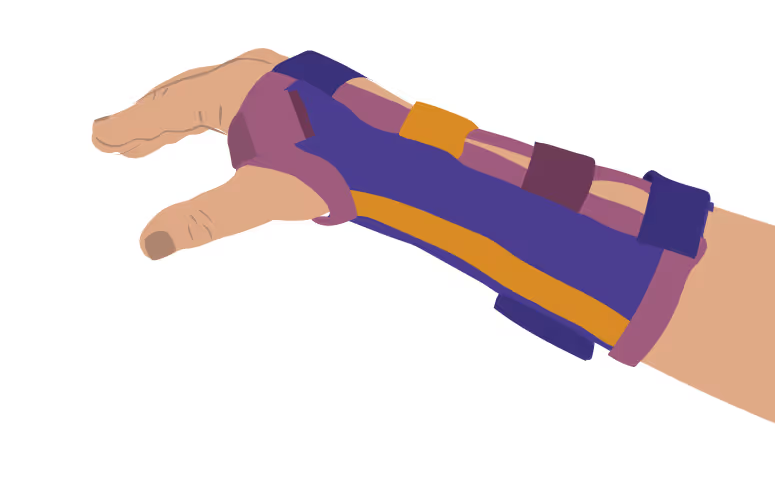
Тутор — жесткое устройство, фиксирующее руку или ногу в определенном положении. Как правило, делаются из пластика по индивидуальным меркам.

Корсет — разновидность тутора на грудь и таз; текстильные или пластиковые изделия, которые фиксируют корпус пациента.

Аппарат — конструкция с шарниром, которая задает руке, ноге, стопе, кисти движение по определенной траектории. Аппараты чаще используются детьми со СМА, которые могут ходить сами.
Что нужно знать об ортезах
Назначаются по рекомендации специалиста. Родители не должны без консультации специалиста (травматолога, ортопеда, реабилитолога, невролога) принимать решение о ношении корсета, тутора, аппарата или, наоборот, отказываться от их использования.
Выбирает специалист. Консультироваться с травматологом-ортопедом нужно не реже одного раза в полгода. Именно травматолог-ортопед совместно с техником-ортезистом (это могут быть два разных специалиста или один) определяет особенности конструкции ортеза.
Изготавливаются индивидуально. Ортезы не должны подбираться по размеру, их не покупают готовыми, ортезы изготавливаются специально для пациента — по слепку или 3D-модели.
Туторы: зачем нужны и чем отличаются

Какие задачи выполняют, из каких материалов создаются, основные требования.
Туторы нужны пациентам со СМА, чтобы остановить или замедлить формирование контрактур — осложнений, при которых рука или нога теряют подвижность в одном или нескольких суставах.
При СМА гибнут нервные клетки, которые передают импульсы мышцам и стимулируют в них нормальный обмен веществ [2]. Мышцы разрушаются, замещаются соединительной тканью [3], которая не сокращается и практически не растягивается. Сустав, которым управляли пораженные мышцы, работает не полностью, а без нагрузки мышцы укорачиваются и слабеют. И чем меньше движения, тем хуже: мышцы теряют силу, амплитуда движения сустава уменьшается. Туторы же фиксируют конечность в нужном положении и поддерживают такую длину мышцы, которая необходима для рабочего состояния сустава.
Туторы бывают нагрузочные и безнагрузочные — они отличаются по конструкции и материалу. Нагрузочные туторы рассчитаны на то, что ребенок будет в них ходить или стоять, они удерживают стопу в таком положении, чтобы на нее можно было опереться. Такие туторы более прочные, у них есть подошва или их используют вместе с обувью, чтобы контакт с поверхностью был лучше.
Безнагрузочные туторы — туторы, не рассчитанные на ходьбу или опору. Это туторы для рук (на локтевой сустав, на лучезапястный сустав, на всю руку), ног (на коленный или голеностопный суставы, на всю ногу), а также туторы, в которых сочетаются поддержка суставов (на коленный и тазобедренный суставы, плечевой и локтевой сустав и т.д.).
Материал для туторов выбирают ортопед и ортезист в зависимости от целей и задач реабилитации, состояния ноги или руки. Если нет угрозы жестких деформаций, подбираются более мягкие материалы — такие, как кожа, силикон, плотные ткани. В ситуациях, когда нужна более жесткая фиксация суставов, изделия создаются из разных видов пластика — низкотемпературного пластика, полипропилена, полиэтилена высокого или низкого давления, слоистого пластика, углепластика. Мягкие и жесткие материалы могут комбинироваться в одном изделии.
Что нужно знать об ортезах
Индивидуальный подход. Важно, чтобы туторы для пациентов со СМА изготавливали по гипсовому слепку или 3D-модели ноги или руки, и специалист, который занимается ортезом, имел опыт работы с пациентами со СМА [8].
Положение максимально возможной коррекции. Если контрактуры суставов уже сформировались, важно, чтобы тутор фиксировал максимально хорошее положение ноги, колена, руки, кисти. Например, ребенок с углом стопы в 150 градусов не может изменить его до 90, только до 120. Но даже это положение, зафиксированное тутором, будет лучше изначального.
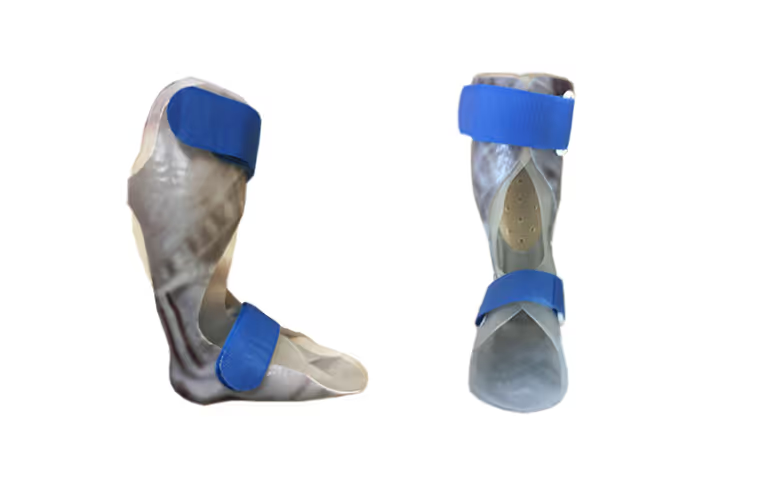
Туторы на голеностопные суставы

Как они выглядят, когда необходимы и какие есть требования к их конструкции.
Если врач замечает, что у ребенка неправильное положение стопы или ему чуть сложнее, чем раньше ей двигать, то назначаются туторы. Туторы также нужны, если пациент вертикализируется в опоре или сидит в кресле-коляске, но при этом не может поддерживать правильное положение стоп даже в обуви [7].
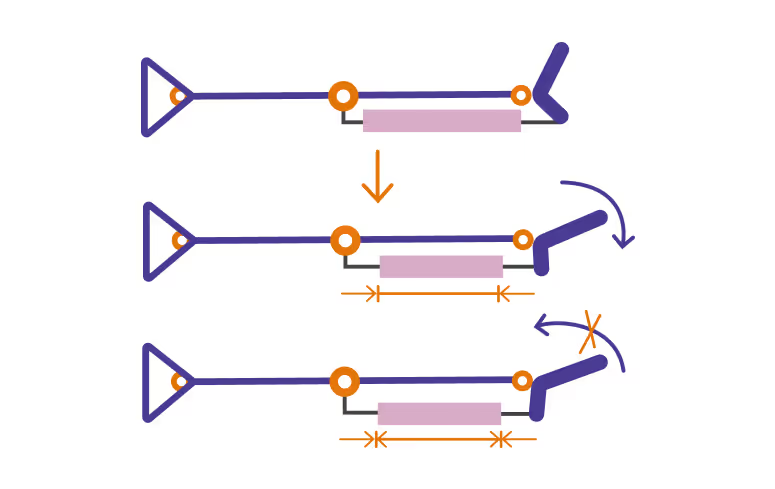
К конструкции самого тутора для голеностопного сустава есть определенные требования. Например, достаточная высота тутора: как правило, он должен заканчиваться почти под коленом. Короткие туторы не могут зафиксировать сустав в определенном положении и ограничить движение — и при таком положении контрактуры они не предотвратят.
Еще одна важная деталь — фиксирующая вкладка на сустав и стопу, так называемый «вкладной башмачок». Вкладка позволяет более плотно фиксировать ногу в туторе и не натирать ее, так как изготовлена из более мягкого материала, чем сам тутор. Такой башмачок — необязательный элемент, но чем сложнее положение стопы, тем он нужней.
И третий элемент — крепление: липучка или ремень, которые позволяют фиксировать пятку в туторе и на уровне голеностопного сустава.
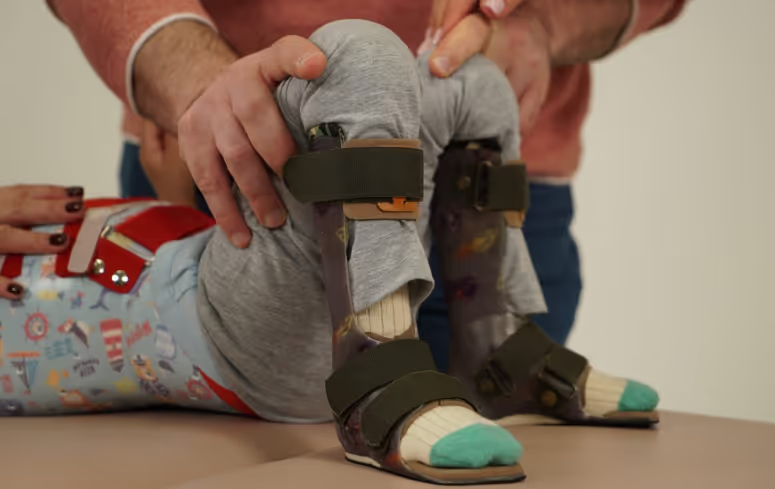
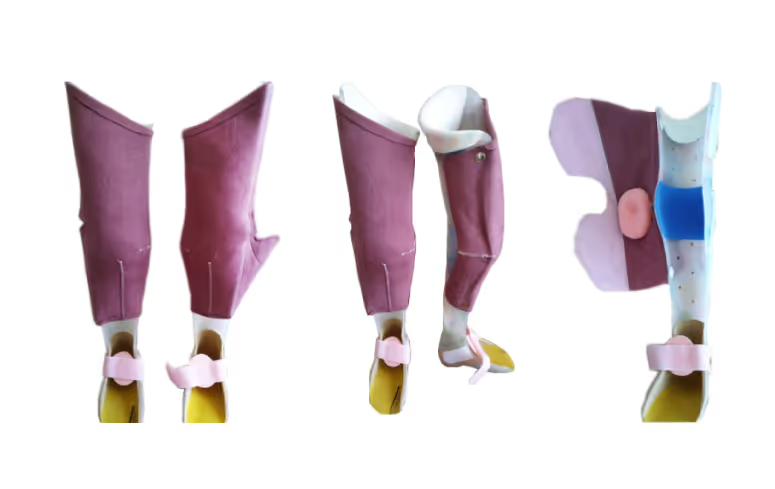
Туторы на всю ногу

Как выглядят такие туторы, когда необходимы и какие есть требования к их конструкции — рассказываем в этой карточке.
Ребенку назначают туторы на всю ногу, если:
врач на осмотре замечает, что у ребенка формируются контрактуры в коленных суставах;
пациент вертикализируется в опоре для стояния, и при этом у него нет нужной фиксации коленных суставов или есть угроза формирования вальгусной деформации ног.
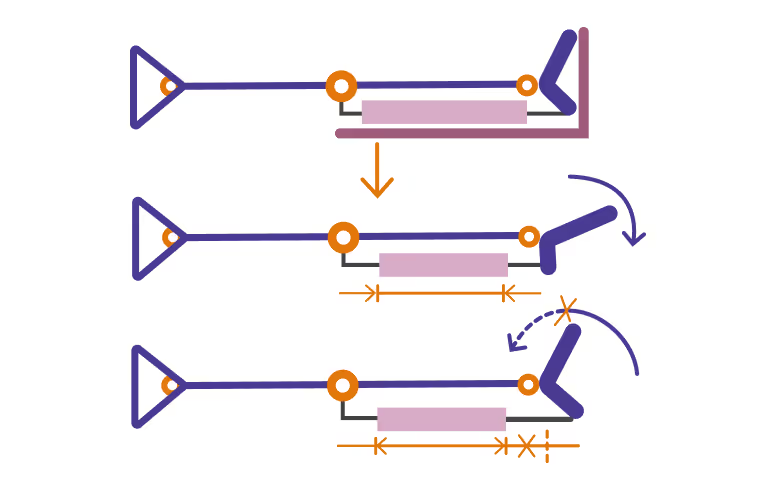
Тутор на всю ногу должен быть достаточной высоты — до верхней трети бедра и выше. Туторы, которые заканчиваются сразу над коленом, недостаточно фиксируют коленный сустав.
Сколько будет клапанов и ремней, определяет ортопед или ортезист индивидуально.
Если тутор используется для вертикализации, то у него должна быть подошва — она не дает конструкции скользить. Или же тутор изготавливают без подошвы, но с возможностью надевать обувь.
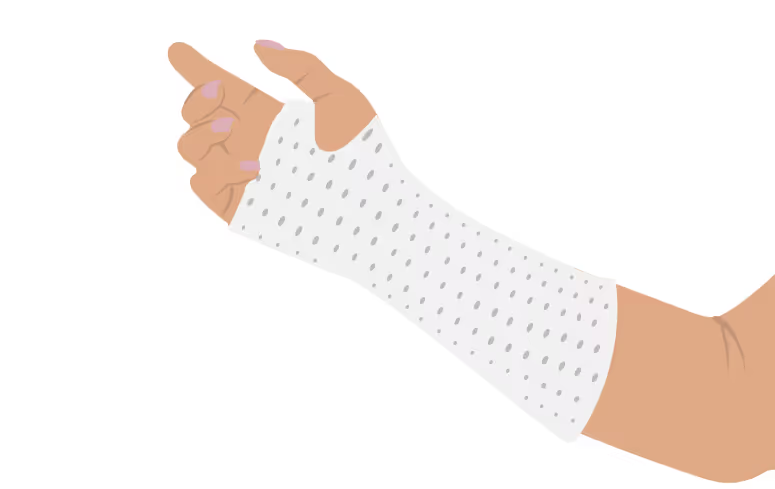
Туторы на кисть и лучезапястный сустав

Если у ребёнка появляется вынужденное положение кистей или пальцев, ему назначают туторы на лучезапястный сустав и кисть. Как могут выглядеть такие туторы и чем они отличаются?
Туторы могут поддерживать только сустав или дополнительно фиксировать пальцы.
Туторы на лучезапястный сустав могут быть твердыми и мягкими.
Твердые туторы назначаются при выраженных деформациях кисти и изготавливаются по индивидуальным меркам из низкотемпературного полимера.
Мягкие туторы из текстильных материалов можно купить в ортопедических салонах. Их выбирают, когда положение кисти в достаточной степени исправляется — например, если кисть свисает вниз, но легко выводится в среднее положение при помощи тутора.
Главная проблема при использовании туторов для лучезапястного сустава, особенно тех, где фиксируются и пальцы, — в том, что они ограничивают активность кисти. Как правило, такие туторы требуются детям от двух лет, и это довольно неудобно для ребенка. Поэтому носить такие туторы или нет, нужно всегда обсуждать с врачом.
Как долго нужно носить туторы

Обязательно ли надевать туторы на ночь и, вообще, можно ли от них отдыхать?
Болезнь дебютирует в разном возрасте, лечение и реабилитация начинаются у детей тоже не в одно и то же время — поэтому всегда сложно сказать, насколько пострадали мышцы, и будут ли изменения в них продолжаться. Туторы становятся частью жизни пациента — как утренние гигиенические процедуры.
Когда врачи назначают туторы, они учитывают состояние пациента и опираются на время, которое рекомендуют специалисты [6]. Так дети, которые не могут поддерживать положение сидя, и дети, которые не могут ходить, должны носить ортезы от 60 минут до всей ночи — как минимум 5 раз в неделю [6]. Но все же для каждого ребенка решение будет индивидуальным.
Если ребенок не может спать в туторах по какой-то причине, ему подбирают для них время днем. Оптимальное время для туторов — 8–12 часов в день, но если деформации быстро нарастают и угрожают нарушить стояние или сидение, то туторы могут назначить и круглосуточно. Важно, чтобы тутор был изготовлен правильно (по размеру, с достаточной высотой, хорошо фиксировался, была комфортная вкладка и пр.), тогда ребенку будет в нем легче.
Можно ли обойтись без туторов

У моего ребенка нет контрактур, зачем ему туторы?
Изменения в мышцах, которые происходят при СМА, необратимы. Сформировавшаяся соединительная ткань не рассасывается, количество мышечных волокон не увеличивается [4], а восстановление функций возможно только за счет тех мышц, которые еще сохранились [5]. В момент, когда начинается лечение и восстановление, мы не знаем, сколько мышц повреждено и как это отразится на состоянии ребенка. И если контрактур нет, это не значит, что они не появятся в будущем. Кроме того, важно знать: выраженные контрактуры исправить можно только при помощи операции. Поэтому все, что помогает нам предотвратить развитие контрактур, всегда будет предпочтительнее.
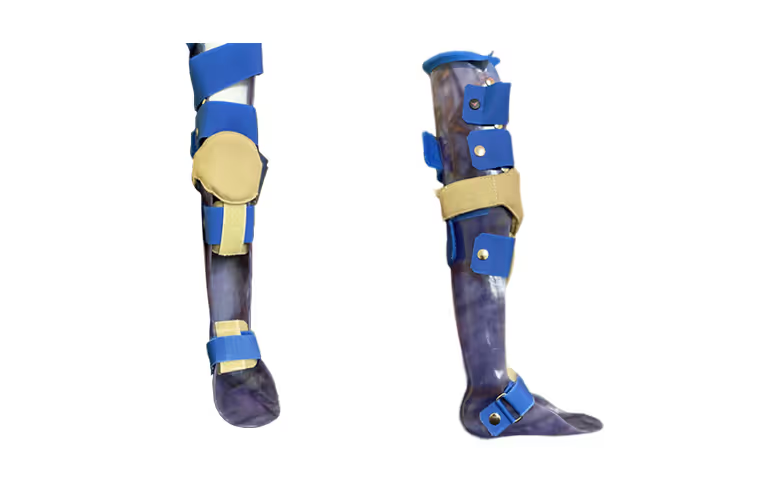
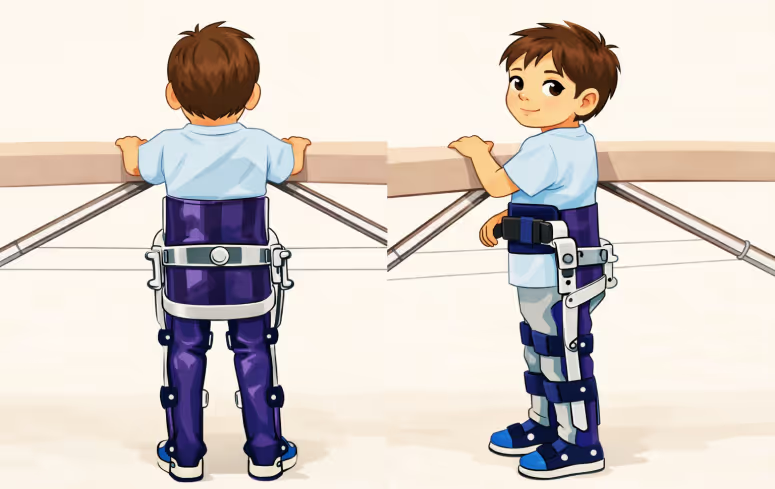
Ортопедические аппараты для пациентов со СМА

Как выглядят такие аппараты и когда они действительно необходимы.
Аппараты на нижние конечности и туловище обычно нужны детям без контрактур, которые могут стоять или шагать у опоры. Если ребенок может шагать с ходунками, аппарат помогает ему поддерживать правильную траекторию движения ног.

Бывает, что такие аппараты рекомендуют сидячим пациентам без контрактур — для поддержания позы стоя. Однако, как показывает практика, аппарат не может быть полноценной заменой опоры для стояния, и для вертикализации чаще всего нужна помощь родителя или физического терапевта.
Пациентам, которые стоят сами, но ходят с трудом, можно использовать аппараты для ног и корпуса с системой RGO. Важно, чтобы такие аппараты были легкими, не затрудняли движение из-за веса и не снижали устойчивость ребенка.
В случае, когда дети ходят сами, но стопа у них ставится с нарушением (на наружный край, на внутренний край, ребенок наступает с носка, ходит на носках), нужно добиться более устойчивой ходьбы — в этом помогает аппарат на голеностопный сустав, его используют с обувью.
Корсеты: когда и какие назначаются

Нужно ли нам сразу делать пластиковый корсет или достаточно полужесткого?
Корсет нужен не всегда. Например, в случае, если на рентгеновском снимке пациента нет сколиоза и ребенок может сидеть или стоять в хорошей ровной позе — в корсете нет необходимости. Корсет может не понадобится и когда ребенок уже не удерживает хорошую позу самостоятельно, но при этом сидит или стоит ровно за счет поддержки коляски, опоры для стояния и других средств. Корсет могут не назначать пациентам, которые самостоятельно ходят — например, на время прогулки, чтобы корсет не мешал ходить [7].
Полужесткий корсет (иногда его называют «мягким») — изделие из текстильных материалов с ребрами жесткости или другим жестким усилителем.
Его назначают, когда:
сколиоза у ребенка нет, но он не удерживает в коляске или опоре ровное положение спины;
сколиоз есть, но небольшой (менее 15 градусов с приростом менее 10 градусов в год).
Такие корсеты помогают поддерживать позвоночник в более правильном положении и обеспечивают ровную позу. Купить их можно в ортопедическом салоне.

Жесткие корсеты представляют собой пластиковый «панцирь» — жесткую конструкцию, которая фиксирует корпус в нужном положении. В официальных документах такие корсеты называют функционально корригирующими — они замедляют деформации позвоночника, стабилизируют пациента в позе сидя, что улучшает качество их жизни [9]: при более ровной позе в правильном корсете улучшаются дыхание, пищеварение, активность верхнего плечевого пояса (если она есть).

Жесткие корсеты обычно делаются на заказ и назначаются при сколиотических деформациях 15 градусов и более. Впрочем, даже при меньших углах сколиоза или полном его отсутствии врач может назначить жесткий корсет, если только он поможет ребенку достичь хорошей позы сидя или стоя, а коляска или опора для стояния в сочетании с полужестким корсетом — нет. Жесткий корсет также могут назначить, если сколиоз, по мнению врача, слишком быстро ухудшается.
Корсеты создаются, так же, как туторы, индивидуально — по слепку или 3D-модели с ортопедом и ортезистом. Корсет должен хорошо садиться на таз, максимально ровно (насколько это возможно) поддерживать положение позвоночника и не мешать дыханию. Для некоторых пациентов может потребоваться «окно для дыхания» и отверстие для гастростомы.
Не станут ли у ребенка от корсета мышцы еще слабее?

Есть мнение, что корсеты, если их долго носить, ослабляют мышцы: те перестают работать, «ленятся», осанка становится хуже. Стоит этого бояться?
В случае со СМА мышцы слабые с самого начала — и насколько удастся их восстановить, предсказать практически невозможно. В такой ситуации важнее затормозить развитие сколиоза за счет корсета и помочь пациенту поддерживать позу сидя, если он этого не делает.
Как правило, корсет не обязательно носить без перерыва, можно делать это сессиями. Суммарное время в корсете — 6-8 часов в день. Однако оно должно обсуждаться с травматологом-ортопедом, так как бывают ситуации, когда нужно носить корсет и дольше — например, в случае, когда сколиоз прогрессирует очень быстро.
Невропатология: учебник для студентов высших учебных заведений / Л.О. Бадалян. 7-е изд., исправл. М.: Академия, 2021.
Мурзабаев Х.Х., Батыршин А.Р., Батыршина Г.Ф. Морфофункциональная характеристика соединительной ткани скелетных мышц при экспериментальной травматической денервации // Медицинский вестник Башкортостана. Уфа: Башкирский государственный медицинский университет Росздрава, 2010.
MacDougall J.D., Elder G.C.B., Sale D.G., Moroz J.R. & Sutton, J.R. Effects of strength training and immobilization on human muscle fibers // European Journal of Applied Physiology. 1980. V. 43. P. 25–34.
Коц Я.М. Спортивная физиология: Учебник для институтов физической культуры. М.: Физкультура и спорт, 1998.
Mercuri E., Finkel R.S., Muntoni F. et al. SMA Care Group. Diagnosis and management of spinal muscular atrophy: Part 1: Recommendations for diagnosis, rehabilitation, orthopedic and nutritional care. Neuromuscular Disorders. 2018. V. 28 (2). P. 103–115.
Haaker G., Fujak A. Proximal spinal muscular atrophy: current orthopedic perspective. The Application of Clinical Genetics. 2013. V 6(11). P. 113–120.
Wang Ching H., Finkel Richard S., Bertini Enrico S., Schroth Mary, Simonds Anita, Wong Brenda B, et al. Consensus statement for standard of care in spinal muscular atrophy. Journal of Child Neurology. 2007. V. 22(8). P.1027–1049.
Sauvagnac-Quera R., Vabre C., Azzi V., Tirolien S., Leiba N., Poisson F., et al. Prevention and treatment of scoliosis by Garches Brace in children with type Ib SMA. Annals of Physical and Rehabilitation Medicine. 2016. V. 59S. e92.